整形外科の評価の基本を学びたい人向け。
当記事では、「どんな本を買っていいかわからない。」や、「アドバイスしてもらえる人がいない。」という人のために運動器疾患の理学療法士評価基礎をまとめました。理学療法士の新人さんや配置転換によって、初めて運動器部門に行くことになった人にご覧いただければと思います。


学生時代も脳血管障害の勉強しかしたことがなくて,運動器のリハビリがわからなくて‥


運動器疾患は脳血管と違って、体に何が起きているかが明確だから,運動器疾患の特徴を理解すれば大丈夫!
運動器疾患の特徴や評価の方法など交えながら一緒に運動器疾患を理解してみよう!
1.運動器疾患(整形外科)の主症状

整形だから怪我とか痛みかな?


やっぱり体が痛くて病院に来る人が多いから「怪我」に対して治療すると思いがち。
だけど,僕たち運動器の理学療法士を相手にするのは「怪我」では無いんだよ!
運動器疾患の主症状については次ににまとめてみたよ!
運動器疾患の主症状
1.疼痛
2.可動域制限
3.筋力低下
4.神経絞扼障害

だから,これらの問題対して評価をしていくんだよ
次に、運動器疾患における評価の目的を見てみよう
運動器疾患の評価の目的
①身体的,身体力学的な診断を確定する
②治療のための適応と禁忌を明らかにする
③予後を判定をする基本線を確立する
更には…
症状の原因を探ることで,適切な治療手段を選択する。
そして
ココがポイント
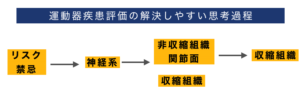
症状を引き起こす部位・組織を明らかにする!
2.運動器疾患の疼痛の特徴

この特徴を応用して,問題の原因組織の評価をおこないます!
運動器疾患の疼痛の特徴は下にまとめるね!
運動器疾患の疼痛の特徴
1.荷重により疼痛は誘発,増悪する。
2.免荷により疼痛は緩和する。
3.特定の運動方向で疼痛が出現,増悪する。
4.疼痛が誘発する運動方向と逆方向の運動で疼痛は緩和する。

また,この特徴とは異なる痛みを訴える患者さんがいた場合は
「本当に運動器の痛みか?」
を疑うことも必要なんだよね。
実は、怪我と思っていたら、婦人科疾患だった!とか、内科疾患だった!ってことはよくある話なんだよね。
そのようなことが予測される場合は、「食後とか食前とか、生理が近づいてきたら〜」とか、運動器疾患の特徴とは別な誘因があったりするよ!
3.運動器系評価のポイント
ココがポイント
・特定の運動(荷重を含む)によって疼痛を誘発と緩和が可能ならば局在診断は徒手的に可能
・症状が誘発,緩和される時に影響を受けている組織は何かを考える。
・理学的検査と共に症状の誘発,緩和を行うことで局在診断が可能になる。
・はじめはできるだけ触れないで評価を行う

例えば腰部の屈曲動作で痛みが出る方であれば,伸展により痛みが軽減するはず.
それでは,腰部を痛いところまで屈曲させて,第5腰椎の棘突起や両椎間関節を屈曲方向に押してみる。
そうすると,仙骨と第5腰椎はの関節は屈曲方向に曲がるけど,第5腰椎と第4腰椎の間は相対的に伸展方向に動くよね。
ここまでわかるかな?
ということは,屈曲して痛い人だから,第5腰椎を押して痛みが出るのならば,仙骨と第5腰椎の間に問題が起きていることが予測されるね!。
もし,第5腰椎を押したときに痛みが軽減するか,もしくは痛みが変わらないのであれば,第5腰椎よりもまだ上の関節で問題が起きていることが予測可能です。
それはなぜか?
腰を屈曲させてギリギリ痛みが出現するところで第5腰椎だけを押すということは,第5腰椎より上の第四腰椎は伸展方向に移動する。また,第3腰椎の関節は運動が起こらないため,痛みの変化が起きない。
このような運動器系の症状の特徴を理解すれば,症状が起こっている分節を見つけ出すことが可能なんだよね!
4.評価の流れ

先程の,2.運動器系評価のポイント に書いてあった方法では,主に症状が起こっている部位の見つけ方を書いた。
次は,症状が起こっている部位のなんの組織が症状を引き起こしているのか?を見つけていく手順について書いていきたいと思います。

評価の順番
Ⅰ.問診
Ⅲ(セキュリティテスト:交通事故や生死に関わる重篤な問題を有すると疑われた時)
Ⅳ.神経症状のテスト
Ⅴ.自動運動テスト
Ⅵ.(荷重や運動に伴う痛みを有するときの)原因部位の局在化テスト
Ⅶ.他動運動テスト(関節の圧迫と牽引、関節の遊び(Joint Play)テスト
Ⅸ.補助的なテスト(整形外科的テストなど)
Ⅹ.触診による反応性のテスト
Ⅺ.画像所見
Ⅻ.禁忌の確認、考察
ⅩⅢ.機能診断(考察、結論)
ⅩⅣ.試験治療(問題点に対して即時効果の得られるもの)
ⅩⅤ.(効果が得られた場合は)プログラムの立案、ゴール設定



患者さんの中には,「理学療法士が触れたことで痛みがひどくなった!」という人もいます.
他動的に触ってしまうと,それが刺激となってしまうので「触っていいのかもわからない状態で触り始めるのはリスク」です.
だから,はじめは自動運動で原因組織の鑑別を行っていきましょう!


ですが,もし腰が痛い患者さんがリハビリに来た場合に最初にMRIを見て,ヘルニアが出ていたらどうしますか?


20歳を過ぎると成長期は終わり、人間は死ぬまで退化していきます。
痛みを抱えていない人でもMRIやレントゲンを取ると多くの問題が見つかるのです。

しかし,膝は痛くありません。

半月板の損傷=膝の痛みでは無い
ということですね?

なので,最初にヘルニアを画像診断で見てしまうと,運動器疾患の「症状に対する治療」ではなく,
「ヘルニアという診断名に対する治療」となってしまいます。
でも,痛いのは腰の筋肉かもしれません
(=腰の筋肉の使いすぎによる筋性腰痛)。
だからできるだけ,
症状に対する先入観を持たないように
評価は順を追って進めていきましょう。
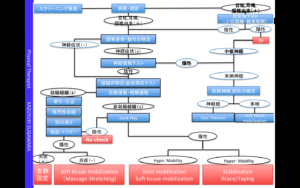
5.評価の順番について
ここでは、評価の順番と、それぞれの評価の手順や考え方についてまとめました!
『もっと詳しく!』ボタンを押すとそれぞれの評価項目の説明になります!
Ⅰ.問診

問診と次の視診とスクリーニングテストで
8割型の機能診断を確定します。
Ⅱ. 視診とスクリーニングテスト
スクリーニングテストで必要なことは,
まず禁忌を発見し,リスクを回避することです。
若い理学療法士は「スクリーニングテスト」を評価を簡単にして、時間を短縮するものだと勘違いしている人が多いですが、一番の目的はリスク管理です!
注)そして,評価の 【Ⅰ.問診】 【Ⅱ.視診・スクリーニングテスト】
を行なったら,ここまでの情報を以下の内容にまとめます。
【まず考えなければならないこと】
・この患者さんの評価を継続しても大丈夫か?
【次に以下の仮説を立てていきます。】
・分節の仮説
今までの観察で、患者さんはどこに問題が起こり症状を有しているか?
(膝,腰,股関節,仙腸関節‥)
・組織の仮説
今までの観察で、患者さんのどの組織障害の可能性が高いか?
(関節?非収縮性組織?収縮性組織?神経?)
・可動性の仮説
今までの観察で、患者さんはその部分が
動きすぎて痛いのか? 動かなすぎて痛いのか?
まずは,
【Ⅰ.問診】 【Ⅱ.視診・スクリーニングテスト】
から得た情報から仮説を立てることが重要です。
そして,今後行う詳細な評価は、「仮説が正しいのか?正しくないのか?」を確認していく作業です。
そして,仮説を証明させるためには,陽性所見が必要であり,他の考えうる仮説を否定するための陰性所見も評価に組み込まなければならないです。
この評価の所見に矛盾が起こらないように注意しよう。
評価結果に矛盾が起きれば、また問診からやり直しです。おそらく、まだ問診が足りてないものや評価が足りないものがあるはずです。
仮説を立てた後の評価で重要なことは,評価の手順を間違えないことです。
それについては,後ほど説明致します。
まずはどのような順序で評価を行うのか?また,各評価でどのようなことを考慮したほうが良いのか?を説明していきます。
Ⅳ.神経テスト
神経テストではいくつかの神経の状態をチェックすることを目的としています。(詳細はもっと詳しくに)
Ⅴ. 自動運動テスト
神経の影響が評価により除外された場合は,患者さん自身に自動運動を行なってもらい評価を進めていきます。
Ⅵ. 症状の局在化テスト
※症状の局在化テストについては上文記載のあった,第5腰椎や仙骨,第4腰椎などの評価の鑑別方法の内容。
Ⅶ. 他動運動テスト
そして,自動運動で患者さんの動きの範囲や質,脊柱で言えばどこの分節がより動いているように見えるか?など,患者さん自身で動くことによってどのような症状がどの範囲で出るか?などが観察可能である.
Ⅷ. 抵抗運動テスト・筋の長さテスト
収縮性組織や筋を支配する神経に問題が有るかを判断することを目的として行われる。
Ⅺ. 画像所見
他動的な検査の後,関節構成体に問題があると判断した場合は,関節に関する特別な,疾病,損傷,症状をより確定させるために、
Ⅸ.補助的なテスト(整形外科的テストなど)や Ⅹ.圧痛所見
を行い,理学療法士としての症状に対する仮診断を行う.
そしてその後,冒頭で話しを下通り,
評価の最後に,自分の理学療法士としての症状に対する仮診断を確認するために画像診断を行う.
Ⅻ. 禁忌の確認、考察
自ら評価を行なった結果と考察から、患者に行う治療の禁忌事項の確認を行う。
例えば,以下に治療の禁忌事項があります。
-
炎症所見(急性期外傷も含む)にマッサージ
-
筋線維断裂にストレッチ
-
Hyper mobilityにモビライゼーションやスラストテクニック
-
骨癒合部位に対するモビライゼーション

患者さんの状態と治療後に起こる生理的な反応をしっかりと考慮しよう!
ⅩⅣ.試験治療
(問題点に対して即時効果の得られる治療)
初診の患者さんにまずは
<評価〜診断までを重要視>すること.
そして,
初回治療はなるべく安全な手技を行うことが重要です!
主に治療内容に関しては,
-
Traction
-
Mobilization
-
Massage
-
Ⅰa抑制(相反神経抑制)
-
Ⅰb抑制(自原抑制)
-
モーターコントロールトレーニング(深部筋トレーニング)

原因がわかれば、
原因に対し生理学的変化を加えます。
(どんな手技でも良いが愛護的に安全な手技)
先程も言いましたがあくまでも試験治療です
(評価の意味が込められています)。
なので,初回に色々な治療をしすぎると,どの治療でよくなったのか?どんな治療で悪化したのか?がわからなくなります.
なので,初回の治療は自分が最も症状を増悪させる原因と考える1つの組織に対する,1つの治療を行ないましょう。
初期治療後その日のうちに症状の確認
☆治療が有効であった場合(たとえば,疼痛軽減、ROM拡大)
⇒治療計画の立案
・トレーニングやセルフリラクゼーションも取り入れる
■治療が無効だった場合
⇒再評価(次回面談時に一から評価をやり直す)
まとめ
評価から得られた主観的または客観的な事実より,患者の問題を引き起こしている重要な徴候及び症状に注意して,結果に基づいた適切な治療法を計画する。
最後に、評価より異常な徴候及び症状(運動器症状外と思われる症状など)を示す場合や症状が検者の診療範囲外(自分に治せる実力がない)と考えられる場合には、患者を他の医療専門家(まずはDr)に送り戻すことを躊躇してはならない。
おまけ

未来を持った理学療法士の皆さん!
私も若いときは自分の出来なさを痛感して,何度もつらい思いをしました。
理学療法士12年になった今でも,わからないことが多く迷うことも多いです!
だから,出来ないからって何も落ち込むことはありません!
失敗を自分で感じれるということはまだまだ成長する証
失敗を感じれない事のほうが危機ですよ!
だから,大丈夫!夢に向かって頑張れ!
理学療法士入門編
:臨床に役立つ知識のまとめ

新人理学療法士や学生が覚えておきたい、組織損傷と治癒過程
損傷した、骨や筋肉や靭帯はどうやって治っていくの?損傷した組織の治癒を早めるにはどのような介入の仕方があるの?
今回、組織の構造からその治療方法まで、特別な治療手技ではなく、みんなができる簡単な生理学アプローチ(荷重の仕方や伸長ストレスの入れ方)などをまるっとまとめました!

問診について深堀り
患者さんの原因部位や組織を特定するために、意味のある問診をできているだろうか?この投稿では、どのような質問をしたら良いか?質問の答えからどのような組織の問題なのか?組織がどのような状態なのか?を把握し、その後の機能評価につなげるための問診を深掘りしました。
